Почему в горле образуется налет?
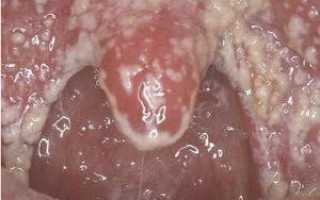
Белый налет на задней стенке горла и на миндалинах возникает из-за активности бактерий и грибков. Наиболее часто встречаются следующие микроорганизмы: стафилококки, особенно золотистая разновидность, стрептококки, грибки рода Кандид, а также нетипичная флора, например хламидии. Вирусное поражение редко вызывает появление белого налета. Иногда на задней стенке глотки могут образовываться белесые пятна, которые на самом деле представляют собой измененные клетки эпителия.
Ангина, также известная как острый тонзиллит, является наиболее распространенным заболеванием, сопровождающимся белым налетом и другими симптомами. Это инфекционно-воспалительный процесс, который затрагивает гланды и частично мягкое небо. У взрослых белый налет на горле обычно образуется на миндалинах, а у детей – на задней стенке глотки. Ангина сопровождается интенсивными болями в горле, проблемами с дыханием и глотанием. Возможно увеличение миндалин, отечность гортани и ларингоспазм, что может привести к удушью и асфиксии. При ангине также возникает повышение температуры тела.
Дифтерия развивается преимущественно у детей, реже у взрослых. Это редкое заболевание, которое возникает, если человек не был привит в раннем детстве. Дифтерийная палочка вызывает появление плотного, серовато-белого налета на задней стенке глотки и мягком небе. При попытке удалить налет происходит интенсивная кровоточивость. Другими симптомами являются сильные боли в ротоглотке, увеличение шейных лимфоузлов и возможное затруднение дыхания. Лечение дифтерии включает противовоспалительные препараты, антибиотики, бактериофаги и антисептики.
Кандидоз, также известный как молочница, часто возникает у детей, особенно у младенцев. Белый налет появляется на горле, мягком небе, задней стенке глотки и миндалинах. У взрослых болезнь протекает тяжелее и сопровождается общими симптомами, такими как повышение температуры тела, слабость и симптомы интоксикации. Кандидоз вызывает боли в глотке, красное горло с белым налетом, а иногда может привести к удушью и неприятному запаху изо рта. Лечение кандидоза требует систематического и комплексного подхода, включая противовоспалительные препараты, антибиотики, антисептические растворы и противогрибковые препараты.
Фарингомикоз является воспалительным поражением ротоглотки и мягкого неба. Налет на небно-глоточной дужке может быть белым или сероватым и смывается при механическом воздействии или промывании антисептическими растворами. Фарингомикоз сопровождается болью при глотании, нарушением голоса и красными, отечными структурами дыхательных путей. Лечение фарингомикоза аналогично лечению кандидоза.
Стоматит представляет собой воспалительное поражение слизистых оболочек ротовой полости, иногда вовлекающее глотку. Белый налет покрывает горло, мягкое небо и характеризуется безболезненностью, трудно снимается механическим способом. При стоматите могут образовываться беловатые или желтые язвочки на слизистых оболочках. Лечение стоматита проводится у стоматолога и может включать противовоспалительные препараты, антисептики, антибиотики, противогрибковые препараты и противовирусные средства.
Сифилис, хотя встречается редко, может быть причиной боли в горле и появления белого налета на задней стенке. Если есть подозрение на сифилис, необходимо пройти обследование и обнаружить сопутствующие симптомы. Лейкоплакия ротовой полости представляет собой неопластический процесс, который обычно поражает половые органы, но иногда может влиять на полость рта. Лейкоплакия проявляется в виде белых или желтоватых пятен на миндалинах, мягком небе, языке, щеках и глоточной дужке. Лечение лейкоплакии может включать криодеструкцию и фотокоагуляцию.
Классический фарингит характеризуется наличием налета в области небно-глоточной дужки и мягкого неба. Сопровождается покраснением заглоточных миндалин и жгучими болями в горле. Лечение фарингита аналогично лечению ангины, в основном с использованием антибиотиков, на которые возбудители чувствительны. Неправильная гигиена полости рта может быть одной из причин неприятного симптома, но это редкость.
Диагностика
Диагноз грибкового поражения ротоглотки устанавливается на основе характерных жалоб пациента, осмотра полости рта и результатов лабораторных исследований.
При осмотре полости рта можно заметить изменения слизистой оболочки, которые соответствуют форме заболевания. Если обнаруживается белый творожистый налет, то диагноз фарингомикоза можно поставить уже на этом этапе. Однако, если картина зева не так специфична (например, при катаральном или эрозивно-язвенном процессе), то дополнительные исследования назначаются. К ним относятся:
-
Микологическое исследование налетов, снятых в очаге поражения. Этот анализ проводится оперативно и не требует дорогого оборудования. Под микроскопом в мазке из ротоглотки можно увидеть клетки грибов, их споры и псевдомицелии. Важно помнить, что грибы в норме могут присутствовать на слизистой оболочке полости рта в незначительных количествах.
-
Посев содержимого маска на питательную среду. Этот метод занимает длительное время, но позволяет определить конкретный вид грибка и его чувствительность к противогрибковым препаратам. Такое исследование показано при хронических процессах, которые трудно поддаются лечению.
-
Общий анализ крови и мочи, который проводится всем пациентам при воспалительных заболеваниях.
-
Определение сопутствующих заболеваний, которые могут привести к снижению иммунитета и развитию фарингомикоза, таких как определение уровня глюкозы в крови, маркеров ВИЧ, вирусных гепатитов В, С и сифилиса.
-
Иммунологическое исследование.
Возможные осложнения тонзиллита
При тонзиллите возникают два типа осложнений: местные и общие. К местным осложнениям относятся:
- образование абсцесса на задней стенке глотки;
- увеличение размеров миндалин;
- отек миндалин, связок и гортани;
- развитие острого среднего отита;
- паратонзиллярный абсцесс;
- гнойное воспаление шейных и подчелюстных лимфоузлов.
Также существуют общие осложнения, которые называются ревматическими. Они возникают примерно через месяц после начала тонзиллита. К этим осложнениям относятся:
- поражение сердца (миокардиты, эндокардиты, аритмии, перикардиты);
- почечные осложнения (пиелонефрит, гломерулонефрит);
- поражение крупных суставов;
- сепсис.
Если возникают осложнения, больного госпитализируют для проведения дальнейшей терапии.
Инкубационный период
Период от момента проникновения возбудителя в организм до появления первых характерных симптомов может варьироваться от 2 до 6 дней. В течение этих первых дней, человек, даже не подозревая о своем состоянии, становится источником заражения для окружающих. Во время инкубационного периода, инфекция активно передается воздушно-капельным путем, через кашель, чихание, поцелуи и разговоры. Появление болезни сопровождается ощущением озноба, повышением температуры тела, слабостью и головной болью. Важно отметить, что чем раньше пациент обратится к врачу, тем легче будет лечение.
Течение герпетической ангины
Диагноз герпетической ангины может быть поставлен оториноларингологом, терапевтом или педиатром после осмотра пациента и выяснения его жалоб. Для отслеживания изменений, характерных для вирусной инфекции, врач может назначить общий анализ крови. Для подтверждения энтеровирусной ангины специалист может взять мазок из глотки и провести исследование крови на наличие специфических антител. Также возбудитель может быть обнаружен в кале или воспалительной жидкости, выделяющейся из пузырьков.
Проявления герпетической ангины могут исчезнуть самостоятельно менее чем за 10 дней. Однако, в любом случае, при первых симптомах болезни необходимо обратиться к врачу. Самолечение не рекомендуется.
В некоторых случаях герпетическая ангина может вызвать осложнения со стороны нервной системы. Это может проявиться в виде выраженного спазма затылочных мышц, из-за которого ребенок не может согнуть голову, слабости мышц конечностей и нарушения сознания.
Тяжелым осложнением герпетической ангины является поражение мягких оболочек мозга, головного и спинного мозга.
Новорожденные имеют наибольший риск развития осложнений, поэтому им необходимо обеспечить тщательное лечение и уход. Важно поддерживать водный баланс и обеспечивать ребенку достаточное количество жидкости.
Виды орального кандидоза и симптомы
Проявления орального кандидоза могут различаться у разных пациентов в зависимости от степени поражения слизистых и конкретного вида болезни. Существуют четыре формы этого заболевания: острый псевдомембранозный, острый атрофический, хронический атрофический и хронический гиперпластический.
Несмотря на то, что схема лечения для всех форм практически одинаковая, симптомы могут значительно отличаться. Рассмотрим их подробнее.
Острый псевдомембранозный кандидоз:
Эта форма кандидоза слизистой рта может протекать бессимптомно. Может возникать незначительный дискомфорт из-за белой пленки или небольших бляшек, которые возвышаются над слизистой. При легком течении появляется одна или несколько бляшек, которые легко снимаются соскабливанием. Под ними участок слизистой имеет ярко-красный цвет. При тяжелом течении появляются крупные бляшки в большом количестве, которые могут сливаться, образуя крупные площади поражения. Иногда симптомы охватывают всю слизистую оболочку. При утолщении бляшек их удаление становится проблематичным. Тяжелое течение больше характерно для грудных детей, а также у взрослых пациентов после антибактериальной терапии, приема кортикостероидов и иммунодепрессантов.
Острый и хронический атрофический кандидоз:
Острый атрофический кандидоз сопровождается сильным жжением. Белого налета может не быть, а слизистая оболочка становится ярко-красной. Многие пациенты отмечают металлический, кислый, соленый или горький привкус во рту. Характерным проявлением болезни является сухость в полости рта. Такая форма болезни чаще связана с медикаментозной терапией.
При хроническом атрофическом кандидозе краснота и жжение менее выражены. Обычно болезнь развивается на фоне установки и ношения протезов.
Хронический гиперпластический кандидоз:
Эта форма заболевания характерна для взрослых. Молочница ротовой полости может распространяться на слизистые щек, уголки рта и губы, спинку языка, мягкое небо. Одним из симптомов является появление белых бляшек, склонных к слиянию друг с другом. По мере развития болезни их поверхность становится шероховатой и грубой. Со временем элементы могут желтеть. Образования сливаются со слизистыми и удалить их невозможно.
Причины
В клинике инфекционных болезней, главной и универсальной причиной, а также фактором риска, является ослабленный иммунитет. Снижение естественных защитных сил организма может быть вызвано различными причинами. Однако, начиная с середины ХХ века, появился еще один фактор, который является благоприятным для грибков. Речь идет об антибиотиках, которые часто применяются без назначения врача, в неправильных дозах, продолжительное время или в случаях, когда они не требуются вообще.
Подавление или уничтожение бактериальной микрофлоры, включая защитные функции, нарушает оптимальный баланс в микроэкологической системе человеческого организма, и грибки начинают занимать освободившуюся нишу. Согласно современным оценкам, грибковые поражения полости рта и глотки составляют 40% всех микозов слизистых оболочек. Кандидозы составляют 90-95% всех регистрируемых случаев орофарингеальной грибковой инвазии. Оставшиеся случаи вызываются другими грибами, такими как аспергиллы и пенициллы, а также их сочетаниями.
Также отмечается значимость таких факторов риска, как сахарный диабет, СПИД (грибковые инфекции являются причиной смерти каждого десятого больного с синдромом приобретенного иммунодефицита), курение, аллергическая гиперчувствительность, длительное применение гормонсодержащих противовоспалительных средств, оральный секс с носителем генитального кандидоза, а также кишечные дисбактериозы.
Народные средства
Тонзиллит в острой форме часто проходит без специального лечения, поэтому иногда нет необходимости обращаться к врачу. Однако, чтобы облегчить симптомы заболевания, можно принять несколько мер:
- Важно достаточно отдыхать.
- Для успокоения горла можно попить что-нибудь холодное или рассосать кусочек льда.
- Если ощущается боль, можно принять парацетамол или ибупрофен (но не рекомендуется давать ацетилсалициловую кислоту детям младше 16 лет).
- Также можно прополоскать горло теплой соленой водой.
Условия эффективного лечения
Эффективное лечение молочницы во рту требует устранения основной причины. Важно провести санацию полости рта, вылечить зубы, пораженные кариесом, удалить непригодные для восстановления корни и зубы. Это хронические очаги воспаления, поэтому одновременная санация поможет сократить время лечения. Также необходимо удалить зубной камень и налет. Это особенно важно в случаях кандидозного стоматита, связанных с травмами десен острыми краями зубных отложений.
Пациенты, использующие съемные протезы, должны быть повторно обучены правилам гигиены и дезинфекции ортопедических конструкций. Если срок использования протеза подходит к концу, важно своевременно заменить его. Лечение кандидоза будет бесполезным, если человек будет неправильно пользоваться протезом и создавать условия для размножения грибков в полости рта.
Также необходимо заменить неподходящие коронки, мостовидные протезы и другие конструкции. Важно также устранить сколы эмали, которые могут стать источником травм для десен, слизистых оболочек щек и языка.
Курильщикам рекомендуется сократить количество выкуриваемых сигарет или полностью отказаться от этой вредной привычки. Если болезнь развилась на фоне приема кортикостероидов, важно объяснить правила лечения: после распыления препарата следует полоскать полость рта большим количеством теплой воды.
При лечении кандидоза полости рта, возникшего на фоне антибактериальной терапии, необходимо принять меры по восстановлению нормальной микрофлоры кишечника и полости рта. Возможно, потребуется консультация другого специалиста или терапевта для приема пробиотиков и пребиотиков.
Для всех пациентов, проходящих лечение кандидоза, существуют несколько общих рекомендаций:
- Соблюдение гигиены полости рта.
- Отказ от углеводной пищи.
- Исключение сладких напитков.
Необходимо исключить из рациона пищу, которая может раздражать слизистую: блюда с уксусом, маринады, острые и перченые продукты, копчености, кислые фрукты и ягоды. Также следует избегать кондитерских изделий, выпечки на дрожжах и сахара. Лучше предпочесть теплые блюда. Следует придерживаться такого режима питания еще 1,5-2 месяца после выздоровления.
В некоторых случаях целесообразно использовать зубные пасты с оксидазой глюкозы, лизоцимом и лактоферрином. Они помогут укрепить защитные силы слизистой оболочки полости рта и могут быть частью комплексной профилактики воспалений. Выбор зубной пасты следует согласовать с врачом, который порекомендует оптимальное средство и подскажет, какая щетка подойдет.
Лечение пробок в миндалинах
При обращении к специалисту отоларингологу, пациенту предлагается выбрать консервативное лечение, которое включает применение нескольких методов. Одним из них является промывание гланд, которое может быть выполнено двумя способами: удаление гноя с помощью шприца или аппаратное промывание. Хотя метод с использованием шприца применяется реже, он может быть предпочтительным в случае, если у пациента имеется сильный рвотный рефлекс.
Наиболее эффективным способом промывания гланд является использование аппарата "Тонзиллор" с вакуумной насадкой, которая является уникальной и не имеет аналогов. В нашей клинике мы используем именно эту насадку, которая позволяет эффективно и безболезненно очистить все лакуны гланд, улучшая состояние пациента уже после первого сеанса.
Важно отметить, что промывание гланд является одной из физиотерапевтических процедур, которые могут быть предложены в рамках комплексного лечения. Оно дополняется медикаментозной терапией и другими методами, чтобы достичь наилучших результатов.
Беременность и хронический тонзиллит
Здоровье будущей мамы и ребенка требует особого внимания. Осложнения, связанные с заболеванием, могут иметь серьезные последствия, вплоть до выкидыша или преждевременных родов. В данном случае самолечение является опасным, поэтому необходимо обратиться к ЛОР-врачу в клинике. Врач назначит процедуры промывания миндалин, обработку ультразвуком и полоскание горла антисептиками, безопасными для будущей мамы. Физиопроцедуры не рекомендуются во время беременности.
Если вы только планируете беременность, рекомендуется провести профилактическую терапию, чтобы снизить негативное воздействие патогенов на гланды. На стадии планирования беременности рекомендуется обследование обоих родителей, чтобы снизить риск возникновения этого заболевания у ребенка.
Друзья! Своевременное и правильное лечение обеспечит вам быстрое выздоровление!
Как проявляется и протекает фарингит у детей?
Фарингиты у детей обычно проходят более тяжело, чем у взрослых. Это особенно относится к малышам до года. Отек слизистой оболочки может вызвать удушье и боль, что снижает аппетит у ребенка. Часто у малышей температура может подняться до 40°. Самая сложная часть в этой ситуации заключается в том, что маленький ребенок не может выразить свои боли словами.
Неправильное лечение может иметь непоправимые последствия для нежного организма ребенка. Поэтому, при первых признаках фарингита, важно немедленно обратиться к врачу.
Лечение

- Появление белого налета в горле у ребенка или взрослого может быть вызвано разными причинами. В данном случае требуется назначение соответствующего лечения.
Не рекомендуется самостоятельно удалять налет ватными палочками или другими механическими способами.
Это может привести к повреждению слизистой оболочки и налет будет продолжать образовываться, если не устранить причину его появления.
Большинство случаев связано с инфекционными заболеваниями, вызванными патогенными бактериями (например, ангина, фарингит), поэтому для лечения назначаются антибиотики.
Важно знать! Наиболее часто назначаемыми препаратами являются:
- Флемоксин. Этот препарат безопасен для детей и беременных. Он устраняет налет в течение 10-14 дней при ежедневном приеме за час до еды.
- Сумамед. Это сильный антибиотик широкого спектра действия. В зависимости от возраста пациента и степени тяжести заболевания, препарат может назначаться в виде инъекций, суспензий или таблеток.
Препарат применяется раз в день не более пяти суток, чтобы избежать нежелательных побочных реакций.
- Амоксиклав и его аналоги. Это антибиотики группы пенициллинов с активным компонентом амоксициллином. При применении этих средств белый налет исчезает в течение первой недели, а патогенные микроорганизмы устраняются через две недели после начала лечения.
Для симптоматического лечения, направленного на удаление налета, используются антисептические растворы для полосканий:
- Содовый раствор. В стакане воды разводится чайная ложка пищевой соды. Полоскания можно проводить 3-4 раза в день в любом возрасте, начиная с периода, когда ребенок уже умеет полоскать горло.
- Фурацилин. Этот препарат продается в аптеках в виде готового раствора или таблеток. Таблетки нужно развести в кипяченой воде перед использованием (две таблетки на один стакан).
- Мирамистин. Это антисептик отечественного производства, который может использоваться и взрослыми, и детьми. Для полосканий горла и миндалин рекомендуется использовать флакон с длинной трубкой и распылителем 3-5 раз в день.
- Хлорофиллипт. Это эффективное противомикробное и очищающее средство, которое устраняет белый налет при трехкратных полосканиях в течение недели.
- Перекись водорода. Ее можно использовать для полосканий, разведя с водой в соотношении 1 к 20. При использовании перекиси водорода необходимо соблюдать пропорции, чтобы избежать ожога слизистой оболочки.
При стоматите тактика лечения определяется индивидуально в зависимости от вида заболевания.
В общих случаях для лечения используются спреи:
- Каметон;
- Гексорал;
- Винилин;
- Ингалипт;
- Раствор люголя.
В случае вирусных поражений (ОРВИ, грипп) удаление самого налета нецелесообразно.
Однако для уменьшения его объемов можно использовать те же антисептические растворы для полосканий, что и при тонзиллитах.
- Как закалить горло: закаливание взрослого при хроническом фарингите
В таких случаях основное лечение направлено на уничтожение вируса.
Для этого используются противовирусные средства и иммуностимуляторы, которые помогают организму самостоятельно бороться с возбудителем.
Во всех случаях при красном горле и белом налете необходимо соблюдать питьевой режим (до двух литров теплых чаев, компотов и обычной воды в сутки).
Это помогает вымывать налет и патогенные микроорганизмы, вызывающие его появление.
Этапы развития болезни
Заболевание быстро прогрессирует, особенно у людей с ослабленным иммунитетом, включая детей и взрослых. Симптомы могут различаться в зависимости от состояния организма, возраста, наличия других заболеваний и стадии инфекции.
Признаки развития болезни на разных этапах следующие:
-
На 2-3 день после заражения симптомы становятся наиболее яркими. Миндалины значительно увеличиваются в размерах, на их поверхности появляются гнойники. Воспаление охватывает всю поверхность гланд. Пациент чувствует ухудшение самочувствия, слабость, потерю аппетита и имеет признаки лихорадки, включая повышение температуры до 39-40 °С. Боль в горле становится мучительной, особенно при глотании.
-
На 4 день гнойники на миндалинах начинают самостоятельно вскрываться, высвобождая гной. На их месте образуются углубления, называемые лакунами. Если пациент следует рекомендациям врача, лакуны быстро затягиваются.
-
На 5-6 день пациенты замечают заметное улучшение состояния: нормализуется температура тела, уходят головные боли, восстанавливаются силы и аппетит.
-
На 7-10 день исчезает последний патологический признак – боль в горле. Размеры лимфатических узлов под нижней челюстью также уменьшаются. Пациент больше не ощущает болезненности и дискомфорта в этой области.
Важно заметить, что грамотное и своевременное лечение помогает избежать серьезных осложнений.
О чем говорит повышение температуры и ее отсутствие?
Увеличение температуры тела указывает на остроту процесса. Чем выше показатели термометра, тем более активно протекает болезнь. Однако опыт показывает, что отсутствие повышенной температуры не всегда свидетельствует о остроте процесса.
Это зависит от силы иммунитета и интенсивности реакции организма на внешние и внутренние раздражители.
В некоторых случаях, даже в активной фазе заболевания, может не наблюдаться повышение температуры. Например, при лейкоплакии.
Отсутствие повышенной температуры в большинстве случаев указывает на хроническую форму процесса.
Специфические особенности герпетической ангины
Отличить герпетический тонзиллит от других видов ангины можно по следующим признакам:
При несвоевременном лечении появляется сыпь на верхних и нижних конечностях, лице.
Зачастую родители принимают герпетическую ангину за другое заболевание и пытаются самостоятельно вылечить ее. Нельзя путать герпетическую ангину с:
- Молочницей. Кандидоз во рту проявляется в виде творожистого налета.
- Герпетическим стоматитом. Папулы похожи, но при стоматите они локализуются на деснах и языке.
- Гнойной ангиной. Образования скапливаются только на миндалинах и лакунах, а при герпетическом заболевании они охватывают всю носоглотку. Кроме того, отличительным симптомом является насморк. При гнойном тонзиллите насморка нет.
Гиперпластический фарингомикоз
Налеты на поверхности слизистой образуются и соединяются в белые отложения, которые выступают над поверхностью и трудно удаляются при осмотре.
Помоги себе сам?
Самая распространенная ошибка большинства пациентов заключается в том, что они слишком уверены в том, что могут удалить казеозные пробки дома, используя имеющиеся под рукой средства. Ложки, вилки, зубочистки – все эти предметы абсолютно не предназначены для этой цели. В лучшем случае такая самостоятельная попытка не принесет результатов, а в худшем случае может привести к повреждению поверхности миндалин, вызывая сильное кровотечение, отек и воспаление. Вероятнее всего, вследствие этого разовьется ангина. Кроме того, при неправильном надавливании твердым предметом на скопление гноя, его можно протолкнуть еще глубже в миндалину.
Некоторые люди пытаются полоскать горло, полагая, что это принесет облегчение. Да, это может временно снять дискомфорт в горле, но скопления гнойничков не исчезнут, поскольку раствор для полоскания контактирует только с поверхностью миндалин и попасть внутрь них крайне проблематично, скорее даже невозможно. Поэтому такой метод также не является эффективным.
Лучший способ избавиться от казеозных пробок – обратиться к врачу-оториноларингологу!
Что необходимо обследовать?
Специфические исследования проводятся по назначению врача. В первую очередь рекомендуется обратиться к терапевту.
Он поможет определиться с дальнейшей тактикой диагностики, проведет стандартные процедуры, такие как осмотр зева, измерение температуры тела, прослушивание легких (возможно, это связано с вторичным процессом).
Далее необходимо обратиться к специалистам:
- Отоларингологу.
- Стоматологу.
- Онкологу (если есть лейкоплакия).
Любой врач на первичной консультации задает пациенту вопросы о его жалобах. Важно записать всю информацию для дальнейшего анализа.
Затем врач собирает анамнез: узнает, какие болезни пациент перенес или переносит в настоящее время. Особенно важно выяснить наличие хронических заболеваний любого типа и характера, а также других факторов.
Для установления и подтверждения диагноза требуется провести ряд исследований:
- Общий анализ крови. При наличии инфекционных поражений указывает на воспалительный процесс. Лейкоцитоз и повышенная скорость оседания эритроцитов могут свидетельствовать о нем.
- Биохимический анализ венозной крови. Повышается уровень щелочной фосфатазы и некоторых других показателей.
- Исследование полости рта, оценка состояния зева (при посещении стоматолога и отоларинголога).
- Ларингоскопия. Позволяет объективно оценить состояние гортани.
- Мазок из зева, исследование налета. Проводится бактериологический посев и серологическая оценка.
- Биопсия участка с лейкоплакией.
- Гистологическое исследование клеточных структур. Назначается также при гиперкератозе.
Не всегда необходимо сдавать все анализы. В большинстве случаев достаточно визуального осмотра и мазка из зева, если речь идет о тонзиллите или фарингите.
Однако, если причина остается неясной, врач может назначить и другие процедуры.
Профилактика
Уделяя внимание профилактическим мероприятиям, можно снизить вероятность развития заболевания. Эффективная профилактика включает следующие меры:
- Исключение переохлаждения организма, такое как ношение теплой одежды и контроль микроклимата в помещении.
- Регулярные профилактические визиты к стоматологу для выявления ранних стадий кариеса и стоматита.
- Отказ от вредных привычек, таких как курение и употребление алкоголя.
- Умеренная физическая активность и регулярные прогулки на свежем воздухе.
- Нормализация режимов питания, сна и бодрствования.
- Соблюдение гигиенических норм и требований, поддержание чистоты в доме и на рабочем месте.
- Ограничение контактов с незнакомыми людьми в периоды неблагоприятной эпидемиологической обстановки.
Укрепление иммунной системы, основанное на ведении здорового образа жизни, помогает избежать заражения и легче перенести гнойную ангину.
Промывание гланд
Большой эффект достигается при проведении процедуры промывания гланд, которая позволяет удалить гной из лакун и ввести лекарство. Существует несколько способов выполнения этой процедуры.
Один из самых старых и наиболее редко используемых способов – санация с помощью шприца. Этот метод не очень эффективен и травматичен по сравнению с более современными методами. Шприц применяется, когда у пациента сильный рвотный рефлекс или очень рыхлые миндалины.
В остальных случаях применяется более эффективный метод – вакуумное промывание с использованием специальной насадки аппарата "Тонзиллор".
Однако и этот метод имеет свои недостатки:
- Ёмкость, в которую "откачивается" гнойное содержимое гланд, непрозрачна, и врачу не всегда видно, выполнено ли промывание полностью.
- Насадка имеет особенность конструкции, что при достижении необходимого давления для полноценного промывания, она может повредить гланды.
Опасность во время беременности
По мнению медицинских специалистов, хронический тонзиллит является негативным фактором, который требует обязательного выяснения причин его возникновения. Если тонзиллит развивается во время беременности, это может указывать на ослабление иммунной системы организма.
У 80% беременных женщин была обнаружена патогенная микрофлора в небных миндалинах, которая может стать причиной заболевания.
Особенности состояния при увеличенных гландах без температуры
Даже при нормальной температуре тела, но при наличии патологических процессов в организме, человек может испытывать недомогание. Воспаление миндалин без повышения температуры, независимо от причин, может мешать обычному образу жизни и сопровождаться следующими симптомами:
- головной болью;
- болезнью в горле;
- потерей аппетита;
- затруднениями при глотании;
- ощущением сухости и першения в горле;
- увеличением лимфатических узлов и болезненностью при их ощупывании;
- усталостью, вялостью, сонливостью, сниженной работоспособностью и раздражительностью.
Методы диагностики фарингита
С жалобами, соответствующими симптомам фарингита, можно обратиться к врачу общей практики (семейному врачу или терапевту) или к профильному специалисту – отоларингологу (ЛОРу).
Детский приём проводят квалифицированные врачи-педиатры и детские ЛОР-врачи.
Для диагностики фарингита используются следующие методы:
- Фарингоскопия
Фарингоскопия – это визуальное исследование слизистой оболочки горла. При фарингите проводится орофарингоскопия – осмотр ротовой части горла. С помощью фарингоскопии врач обнаруживает факт воспаления – покраснение горла и нёбных дужек; видны отдельные воспаленные лимфоидные гранулы. Важно убедиться, что несмотря на воспалительный процесс в горле, нёбные миндалины не имеют признаков воспаления, характерных для ангины, то есть имеет место именно фарингит.
- Мазок из зева
Мазок нужен для определения, какая инфекция вызвала воспаление – вирусная или бактериальная. На основании опроса больного и фарингоскопии это сделать нельзя.
Частые вопросы
1. Почему у меня появился белый налет в горле?
Белый налет в горле может быть вызван различными причинами, включая инфекционные заболевания, аллергические реакции, грибковые инфекции, сухость воздуха или раздражение от курения или других раздражающих веществ.
2. Какие инфекционные заболевания могут вызывать белый налет в горле?
Инфекционные заболевания, такие как фарингит, тонзиллит, мононуклеоз и грипп, могут вызывать появление белого налета в горле. Эти заболевания обычно сопровождаются другими симптомами, такими как боль в горле, лихорадка и общая слабость.
3. Как можно лечить белый налет в горле?
Лечение белого налета в горле зависит от его причины. Если причина – инфекционное заболевание, врач может назначить антибиотики или антивирусные препараты. Если причина – аллергическая реакция, могут быть рекомендованы антигистаминные препараты. Важно также увлажнять воздух и избегать раздражающих веществ, таких как курение.
4. Когда следует обратиться к врачу, если у меня появился белый налет в горле?
Если белый налет в горле сопровождается сильной болью, высокой температурой, затрудненным глотанием или продолжается более нескольких дней, следует обратиться к врачу. Врач сможет провести диагностику и назначить соответствующее лечение.
5. Как можно предотвратить появление белого налета в горле?
Для предотвращения появления белого налета в горле рекомендуется соблюдать хорошую гигиену рта, регулярно чистить зубы и язык, избегать курения и контакта с раздражающими веществами, увлажнять воздух в помещении и поддерживать иммунную систему здоровой путем правильного питания и физической активности.
Полезные советы
СОВЕТ №1
Если у вас появился белый налет в горле, обратитесь к врачу для точного диагноза и назначения лечения. Это может быть признаком различных заболеваний, таких как фарингомикоз, ангина, глоточный ревматизм и другие. Только специалист сможет определить причину и назначить соответствующее лечение.
СОВЕТ №2
При белом налете в горле рекомендуется соблюдать гигиену полости рта. Регулярно проводите полоскание горла теплым солевым раствором или антисептическими растворами. Это поможет снизить количество бактерий и улучшить состояние горла.
СОВЕТ №3
При наличии белого налета в горле рекомендуется увлажнять воздух в помещении. Сухой воздух может раздражать слизистую оболочку горла и способствовать развитию инфекции. Используйте увлажнители воздуха или просто размещайте в комнате емкости с водой.








 Препарат применяется раз в день не более пяти суток, чтобы избежать нежелательных побочных реакций.
Препарат применяется раз в день не более пяти суток, чтобы избежать нежелательных побочных реакций.