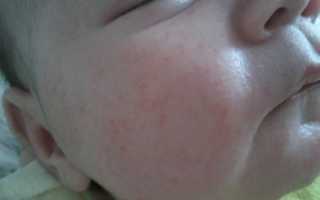
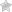Сыпи инфекционного происхождения у детей
Принято выделять шесть основных видов экзантем (сыпей): при кори, скарлатине, краснухе, инфекционном мононуклеозе, инфекционной эритеме и детской розеоле (внезапной экзантеме).
Признаки инфекционного характера сыпей у детей подтверждаются рядом признаков, характеризующих инфекционный процесс. Это включает общеинтоксикационный синдром, симптомы, характерные для данного заболевания, и цикличность течения болезни. Однако сыпь может иметь одинаковый характер при различной патологии.
Экзантемы у детей обусловлены распространением возбудителя гематогенным или контактным путем. Развитие экзантемы может быть вызвано размножением патогенного агента в коже ребенка, его переносом в кожные сосуды, реакцией «антиген-антитело» или реакцией гиперчувствительности замедленного типа на антигены.
Макулопапулезные экзантемы могут быть вызваны прямой инвазией в кожу вирусов или бактерий либо являться проявлением местной или системной иммунной реакции на возбудитель.
Важным диагностическим признаком макулопапулезных сыпей, невезикулярных, имеющих вирусную природу, является относительно редкая их локализация на ладонных и подошвенных поверхностях в противоположность высыпаниям того же типа, но связанных с реакциями на лекарственные препараты, с бактериальными, грибковыми, риккетсиозными и (или) иммунными заболеваниями.
Сыпь у детей может быть проявлением как острых, так и хронических инфекционных заболеваний. Однако диагностическая ценность экзантем при инфекционных заболеваниях у детей неоднозначна. Так, при одних инфекционных заболеваниях высыпания появляются обязательно, при других встречаются часто, а при третьих наблюдаются редко.
В педиатрической практике часто встречаются макулопапулезные сыпи, различающиеся по этиологии — инфекционные и неинфекционные экзантемы. Инфекционные экзантемы встречаются при вирусных, бактериальных инфекциях, при протозойных инвазиях и гельминтозах.
Корь — высококонтагиозная инфекция, протекающая с лихорадкой, симптомами интоксикации, катаром верхних дыхательных путей и сыпью на коже. Вирус кори обладает высокой летучестью, поэтому основной путь передачи при этом инфекционном заболевании — воздушно-капельный. Сыпь при кори появляется на 3-4-й день от начала заболевания и высыпает в течение 3-4 дней. Характер сыпи — папулезный, чаще пятнисто-папулезный.
Краснуха — заболевание вирусной этиологии, характеризующееся увеличением затылочных и заднешейных лимфатических узлов и появлением мелкопятнистой сыпи на коже. Врожденная краснуха может привести к различным порокам развития плода. Приобретенная краснуха протекает легко, чаще всего на фоне субфебрильной температуры.
Энтеровирусная инфекция вызывает высокую температуру, миалгию, серозный менингит, герпетическую ангину, гастроэнтерит и полиомиелитоподобное заболевание. Сыпь при энтеровирусной инфекции появляется на 3-5-й день болезни и сопровождается нормализацией температуры тела.
Мононуклеоз инфекционный характеризуется лихорадкой, лимфаденопатией, гепатоспленомегалией, тонзиллитом и появлением в крови атипичных мононуклеаров. Заболевание встречается в основном у детей и подростков.
Гепатит В вызывает крапивницу и синдром Крости-Джанотти. Крапивница может быть основным признаком продромального периода гепатита В.
Инфекционная эритема — эпидемически легкое, самостоятельно купирующееся заболевание, вызываемое парвовирусом человека. Сыпь при инфекционной эритеме появляется без продромальных явлений и удовлетворительном общем самочувствии.
Внезапная экзантема — острое вирусное заболевание детей грудного и младшего возраста, вызываемое вирусом простого герпеса 6-го типа. Заболевание начинается с острой лихорадки, сохраняющейся в течение 1-5 дней, с наличием генерализованной лимфаденопатии. Обычно температура нормализуется на 3-4-й день, и на теле появляется пятнистая или макулопапулезная сыпь, распространяющаяся к периферии, которая бесследно исчезает через 24 часа.
Сыпь при скарлатине появляется в конце 1-х — начале 2-х суток заболевания. В течение нескольких часов она распространяется по всему телу. Первые элементы сыпи появляются на лице (щеках), быстро переходят на шею, туловище, конечности. Сыпь преимущественно располагается на сгибательных поверхностях конечностей, передней и боковых поверхностях груди, животе, пояснице и задних поверхностях бедер, в местах естественных сгибов — в подмышечных, локтевых, паховой, подколенных областях. Характер сыпи — мелкоточечный, розеолы диаметром от 1 до 2 мм располагаются на фоне гиперемированной кожи.
Когда нужны лекарственные средства?
Основные ситуации, когда требуется снижение температуры с помощью медикаментов и вызов врача:
- Низкая терпимость температуры. Это субъективное ощущение, но если даже при 37,6°C ребенок спит плохо, плохо пьет и отказывается от еды.
- Сопутствующие заболевания нервной системы (эпилепсия, ДЦП, последствия перенесенных нервных заболеваний, менингит) — требуется давать при температуре выше 37,5°C. Обычно при установленном диагнозе родителям сообщают об этом.
- Неправильное (необычное) поведение ребенка. То есть у ребенка могут возникнуть галлюцинации, возбудимость (обычно ребенок более спокоен).
- Признаки дыхательной недостаточности: одышка, затрудненное дыхание, чувство нехватки воздуха.
- Наличие патологических потерь жидкости — рвота, понос, а также сухой и теплый воздух в помещении.
- Невозможность восполнить патологические потери жидкости: ребенок отказывается от любой жидкости.
- Если ранее наблюдались лихорадочные судороги — следует давать жаропонижающее при температуре выше 37,5°C.
- Температура тела выше 39°C.
Ветрянка (ветряная оспа)
Ветрянка – это распространенное вирусное заболевание, которое часто встречается у детей. При этом на коже возникает сыпь в виде красных пятнышек, вызывающих зуд. Постепенно эти пятнышки превращаются в пузырьки, которые наполняются жидкостью. Затем пузырьки высыхают и образуют корочки, которые со временем отпадают. У некоторых детей сыпь может быть незначительной, а у других она может покрывать всё тело.
Скарлатина
Возбудитель скарлатины – это бета-гемолитический стрептококк группы А.
Способ передачи инфекции – воздушно-капельный. Возбудитель передается при разговоре, кашле и использовании общих предметов обихода, таких как посуда и игрушки.
После перенесенной инфекции иммунитет к скарлатине остается пожизненным.
Инкубационный период скарлатины составляет от 1 до 7 дней.
Заразный период наступает в первые несколько дней заболевания.
Симптомы скарлатины начинаются так же, как и у обычной ангины – боль в горле и повышение температуры. Характерные высыпания скарлатины появляются на 1-3 день заболевания. Высыпания ярко-розовые и мелкие, в основном располагаются на щеках, в паху и по бокам туловища. Через 3-7 дней они исчезают. Отличительным признаком скарлатины является то, что носогубный треугольник остается бледным и без высыпаний. После исчезновения высыпаний на ладонях и стопах начинает активно шелушиться кожа.
Лечение скарлатины осуществляется только антибиотиками широкого спектра действия.
Очень важно начать лечение как можно раньше, так как скарлатина может спровоцировать развитие таких аутоиммунных заболеваний, как ревматизм, гломерулонефрит и аутоиммунное поражение головного мозга.
Иногда скарлатина может протекать в стертой форме, без выраженного повышения температуры, воспалений в горле и высыпаний. В таких случаях родители замечают только внезапное шелушение на ладонях. Если это произошло, необходимо обязательно обратиться к врачу.


Важно отметить, что так как скарлатина может привести к развитию серьезных аутоиммунных заболеваний, врачи рекомендуют делать анализы крови и мочи для ранней диагностики возможных осложнений. Первый раз анализы сдают во время болезни, а затем повторяют через две недели после выздоровления. Также рекомендуется сделать электрокардиограмму.
Как проявляется лихорадка?
В дополнение к повышению температуры на термометре, можно заметить следующие признаки. При “красной” лихорадке кожа ребенка становится горячей, влажной и розового цвета. В случае “белой” лихорадки наоборот: кожа бледная с мраморным рисунком, губы и кончики пальцев приобретают цианотичный оттенок; конечности становятся холодными. У старших детей может возникать ощущение холода.
Однако каждый ребенок переносит лихорадку по-разному. Например, при температуре 39°C ребенок может спокойно играть с кубиками или бегать за котом, в то время как при 37°C он может не смочь поднять голову с подушки, чтобы попить воды. Поэтому у детей нет четкого представления о том, до какой температуры можно подождать и при какой температуре следует обратиться к врачу.
Если у ребенка повышенная температура тела и присутствуют симптомы “белой” лихорадки, необходимо незамедлительно обратиться за медицинской помощью. “Красную” лихорадку можно лечить в домашних условиях.
Как лечить лихорадку у ребенка, ранее имевшего фебрильные судороги?
Если ребенок не испытывает повышение температуры во время болезни или после вакцинации, не рекомендуется давать ему жаропонижающие препараты! Это не снижает риск возникновения приступов.
Если температура у ребенка повышается, препараты для ее снижения помогут облегчить общее самочувствие, но не предотвратят приступы.
Противосудорожные препараты для профилактики фебрильных приступов обычно не назначаются, так как их вред превышает пользу.
Если у ребенка продолжительные фебрильные судороги, рекомендуется в начале приступа ввести ему препарат из группы бензодиазепинов в виде клизмы, спрея в нос или геля на щеку. К сожалению, ни одна из этих форм не зарегистрирована в России. Поэтому, если приступ длится более 5 минут, врач скорой помощи может сделать укол такого лекарства.
Детям можно давать ибупрофен в дозе 10 мг/кг каждые 8 часов или парацетамол в дозе 15 мг/кг каждые 6 часов для снижения температуры. Но не давайте детям аспирин!
Про бактериальные ОРЗ и про антибиотики
Часто пациенты задают вопрос о "бактериальных ОРВИ". Однако, учитывая вышеизложенное, правильнее говорить не о бактериальных ОРВИ, а о бактериальных ОРЗ. Ведь мы уже выяснили, что ОРВИ – это вирусное ОРЗ и не имеет отношения к бактериям.
Какие симптомы характерны для бактериального ОРЗ:
- Вялость
- Слабость
- Снижение аппетита
- Несоответствие выраженности конкретных симптомов реальной тяжести состояния. Например, температура тела может быть невысокой, насморк несильным, а кашель нечастым, но пациент все равно лежит пластом.
- Жажда. При ОРВИ она редко наблюдается, но жажда в сочетании с бледностью кожи является признаком бактериальной инфекции.
- Боль. В принципе, не характерна для ОРВИ, поэтому если вдруг сильно болят ухо, горло, нос, лоб, и это очень волнует ребенка, то это всегда повод задуматься о бактериальной инфекции. Например, при ангине есть симптомы тонзиллита, но нет признаков ОРВИ.
- Гной. Гнойная мокрота, гнойные выделения из носа, гнойные налеты на миндалинах – признаки бактериальной инфекции.
- Кашель. Частый, обычно сухой, не приносящий облегчения, усиливающийся при физической нагрузке и плаче, с отдышкой.
- Лихорадка. При бактериальной ОРЗ характерно, что при повышении температуры тела жаропонижающие средства практически не помогают или помогают очень ненадолго.
- Лимфаденопатия. Увеличение и болезненность подчелюстных и переднешейных лимфоузлов.
В случае бактериального ОРЗ лечение назначает врач. Обычно это антибиотики. Ни в коем случае не стоит заниматься самолечением, так как неправильно выбранный препарат может только усугубить ситуацию.
Сыпь на коже при аллергических заболеваниях
Сыпь является распространенной аллергической реакцией. Аллергическая природа сыпи проявляется в виде красных припухлых пятен на животе, груди, конечностях, иногда на лице. Они быстро появляются, меняют форму и местоположение, и сопровождаются сильным зудом. Это состояние называется крапивницей. Контактный дерматит проявляется в виде сыпи в тех местах, где кожа контактирует с аллергеном. Пищевая аллергия и аллергия на лекарственные препараты, такие как антибиотики, препараты сульфаниламидной группы, гормональные препараты, витамины и другие, также могут вызывать сыпь на коже.
Как выглядит простой фебрильный приступ?
- Ребенок теряет сознание, не реагирует, возможно, глаза могут повернуться вверх.
- Руки и ноги начинают ритмично дергаться, это происходит одновременно с обеих сторон.
- Приступ обычно длится менее минуты, но в некоторых случаях может продолжаться до 5 минут.
- После приступа ребенок может оставаться сонным в течение часа, но при этом не испытывает слабости в конечностях и постепенно восстанавливается.
В каких случаях нужно сдавать анализы?
– Обычно эти инфекционные заболевания диагностируются на основе клинической картины. Например, корь, краснуха, розеола и инфекционная эритема имеют характерную последовательность появления сыпи. Для подтверждения диагноза кори требуется обращение в инфекционное отделение, так как это заболевание не лечится на дому. При подозрении на краснуху врач может назначить общие анализы крови и мочи, чтобы исключить бактериальную инфекцию.
Для диагностики скарлатины используется тест на стрептококк группы А. Существуют домашние тесты, которые позволяют определить возбудителя на месте, а также лабораторные анализы мазка из зева. Важно сдать анализ оперативно, при первых симптомах, до начала лечения или применения симптоматических средств, таких как спреи для горла или таблетки для рассасывания. Если результат положительный, а у ребенка есть температура, красное горло и налеты на миндалинах, врач назначает антибиотики.
В настоящее время широко применяется анализ крови на антитела к вирусу Эпштейна-Барр, вызывающему мононуклеоз. Часто лечение назначается даже в случае обнаружения антител типа IgG, которые свидетельствуют о перенесенной ранее инфекции и развитом иммунитете. Однако мононуклеоз лечится только в остром периоде, что можно определить с помощью анализа крови на антитела типа М (IgM).
Частые вопросы
Какие существуют виды инфекционных сыпей у детей?
Существует несколько видов инфекционных сыпей у детей, таких как ветрянка, краснуха, корь, скарлатина и др.
Как передаются инфекционные сыпи?
Инфекционные сыпи передаются воздушно-капельным путем, через кашель, чихание или контакт с инфицированными предметами.
Какие симптомы сопровождают инфекционные сыпи у детей?
Симптомы инфекционных сыпей у детей могут включать высыпания на коже, лихорадку, кашель, насморк, боль в горле и общую слабость.
Как диагностируются инфекционные сыпи у детей?
Диагностика инфекционных сыпей у детей обычно основывается на клинических симптомах, а также может потребоваться лабораторное исследование.
Как лечатся инфекционные сыпи у детей?
Лечение инфекционных сыпей у детей может включать применение противовирусных препаратов, симптоматическую терапию и соблюдение режима отдыха и питания.
Полезные советы
СОВЕТ №1
Обратитесь к врачу для точного диагноза и назначения лечения. Инфекционные сыпи у детей могут иметь различные причины, поэтому важно получить профессиональную консультацию.
СОВЕТ №2
Соблюдайте гигиену и предосторожности, чтобы предотвратить распространение инфекции. Регулярно мойте руки и учите ребенка делать то же самое. Изолируйте ребенка от других детей, чтобы предотвратить передачу инфекции.
СОВЕТ №3
Помогайте ребенку справиться с симптомами. Дайте ему достаточно пить, чтобы предотвратить обезвоживание. Используйте мягкие и прохладные компрессы, чтобы снять зуд и раздражение от сыпи. При необходимости, проконсультируйтесь с врачом о применении местных средств для облегчения симптомов.