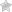Что такое мокрота? Какая в норме? Зачем она нужна?
Флегма – это вязкая и густая субстанция, которая может отделяться при отхаркивании. Она выделяется в нижних воздушных путях слизистым эпителием и различными железами.
Состав флегмы включает различные вещества, такие как гликопротеины, иммуноглобулины, липиды и другие. Она содержит примеси слюны, слизь, эритроциты, фибрин, клетки эпителия, бактерии и другие посторонние включения, такие как частицы пыли или пищевые остатки.
У здоровых людей флегма в трахеобронхиальном дереве прозрачная и выполняет защитную функцию, также обладает антимикробными свойствами.
Она состоит из слизи, которую вырабатывают железы, а также из клеток эпителия бронхов и трахеи. Трахеобронхиальная флегма также содержит клеточные включения. Она помогает организму естественным образом избавляться от ингалированных частиц, токсинов и продуктов жизнедеятельности благодаря активности реснитчатого эпителия.
Нормальное количество флегмы, выделяемой из трахеобронхиального дерева в течение суток, составляет от 10 до 100 мл. Этот объем вещества человек проглатывает незаметно для себя в течение дня.
Усиление образования слизи происходит из-за изменения биохимического состава трахеобронхиального секрета и нарушения функции мерцательного эпителия, что может привести к развитию мукостаза.
Когда выделение мокроты считается нормой?
Слизистая оболочка бронхов состоит из клеток, которые имеют реснички – микротрубочки, способные двигаться вверх, к трахее. Между ресничатыми клетками находятся небольшие железки – бокаловидные клетки. Количество бокаловидных клеток в 4 раза меньше, чем ресничатых, и они расположены не постоянно после каждых четырех ресничатых клеток. Некоторые участки состоят только из одного типа клеток. В мелких бронхах и бронхиолах отсутствуют железистые клетки. Бокаловидные и ресничатые клетки объединяются под названием "мукоцилиарный аппарат", а процесс передвижения слизи в бронхах и трахее называется мукоцилиарным клиренсом.
Бокаловидные клетки вырабатывают слизь, которая является основой мокроты. Она необходима для удаления из бронхов микроскопических частиц пыли и микробов, которые не были замечены ресничатыми клетками, присутствующими в носу и горле.
Сосуды плотно прилегают к слизистой оболочке бронхов. Из них выходят иммунные клетки, которые контролируют отсутствие чужеродных частиц в воздухе, поступающем в легкие. Некоторые клетки иммунной системы также присутствуют в самой слизистой оболочке и выполняют ту же функцию.
Поэтому трахеобронхиальный секрет, или мокрота, присутствует в норме. Без него бронхи были бы покрыты копотью и примесями, и постоянно были бы воспалены. Ежедневно образуется от 10 до 100 мл секрета. В нем может быть небольшое количество лейкоцитов, но в нем не обнаруживаются бактерии, атипичные клетки или волокна из ткани легких. Секрет образуется медленно и постепенно, и когда он достигает ротоглотки, здоровый человек незаметно проглатывает это минимальное количество слизистого содержимого.
Признаки физиологического и патологического кашля
Кашель является автоматическим рефлексом, который помогает очистить дыхательные пути от мокроты или посторонних частиц, попавших в них с воздухом. В норме человек может кашлять до 20 раз в сутки. Физиологический кашель характеризуется отсутствием длительных приступов, хрипов, удушья, систематичности и симптомов заболевания.
Если кашель появляется утром, это, скорее всего, связано с накоплением мокроты в дыхательных путях во время сна.
Патологический кашель возникает при развитии воспалительных процессов в дыхательной системе. При этом появляются характерные симптомы, которые помогают поставить диагноз. Основные характеристики патологического кашля включают его силу (от покашливания до надрывного кашля), длительность (острый, затяжной, хронический), тембр (отрывистый, лающий, звонкий, сиплый, беззвучный), наличие выделений (продуктивный, непродуктивный) и характеристики мокроты (оттенок, вязкость, наличие сгустков крови или гноя).
При диагностике патологического кашля также учитывается время суток и сезон. Утренний кашель часто встречается у курильщиков и больных туберкулезом, вечерний кашель может быть признаком хронического бронхита или пневмонии, а ночной кашель может указывать на острый бронхит, аллергическую реакцию на пыль или задний ринит. Весенний и осенний сезоны часто сопровождаются аллергическими реакциями на цветущие растения, такие как кашель, насморк и слезоточивость. Зимой кашлевый синдром может быть связан с ОРЗ и сопровождаться повышенной температурой, болями в суставах и насморком.
Как выглядит мокрота при основных заболеваниях?
Характеристики мокроты при туберкулезе включают:
- Консистенция – слизистая;
- Объем – необильная (100-500 мл/сутки);
- Цвет – появление прожилок гноя зеленоватого или желтоватого цвета, а также белых вкраплений;
- При наличии полостей в легких, которые нарушают целостность ткани, мокрота может содержать прожилки крови: ржавые или алые, различного размера, вплоть до легочного кровотечения.
При бронхите мокрота имеет слизисто-гнойный характер и практически не имеет запаха. При повреждении сосудов мокрота может содержать ярко-алые прожилки крови.
При пневмонии, если не произошло гнойного расплавления сосудов, мокрота имеет слизисто-гнойный характер и желто-зеленый или желтый цвет. Если воспаление легких вызвано вирусом гриппа или бактериальным процессом, затрагивающим большую площадь, мокрота может иметь ржавый цвет или прожилки ржавой или алой крови.
Мокрота при астме имеет слизистую, вязкую, белесую или прозрачную консистенцию. После приступа кашля она выглядит как расплавленное стекло и называется стекловидной.
Что делать при появлении мокроты?
- Сначала следует обратиться к врачу. Важно начать с терапевта, а затем обратиться к отоларингологу (ЛОР) или пульмонологу. Терапевт выдаст направление к ним. Также необходимо обсудить необходимость сдачи мокроты.
- Приобретите 2 стерильные баночки для сдачи мокроты. Весь день употребляйте большое количество теплой жидкости. Утром, натощак, сделайте 3 глубоких вдоха и откашляйте (не выплевывайте) мокроту. В одну баночку положите больше мокроты (она будет отправлена в клиническую лабораторию), в другую – меньше (она будет отправлена в бактериологическую лабораторию).
- Если симптомы напоминают туберкулез, мокроту следует сдать в клиническую лабораторию, где под микроскопом будут обнаружены микобактерии туберкулеза. Это следует делать трижды.
- Не стоит предпринимать самостоятельные действия. Максимум – проведите ингаляцию с «Беродуалом» в соответствующей дозировке (если мокрота отделяется после кашля) или рассасывайте антисептик, такой как «Стрепсилс», «Септолет», «Фарингосепт» (если нет кашля). Не зная некоторых нюансов, например, что при кровохаркании нельзя принимать муколитики (АЦЦ, карбоцистеин), можно нанести серьезный вред своему организму.
При кашле мокрота желтого цвета: причины
Желтый оттенок мокроты при кашле является надежным признаком наличия инфекции в организме. Существует несколько заболеваний, которые могут вызывать усиленное выделение слизи.
-
Бронхит. Это воспалительное заболевание бронхов, которое может быть вызвано вирусной или бактериальной инфекцией. Вначале кашель сухой, но затем становится сильным и сопровождается желтой мокротой. Другие симптомы бронхита включают боль в горле и повышенную температуру.
-
Пневмония. Это осложнение после респираторных заболеваний. Одним из наиболее распространенных возбудителей пневмонии у взрослых является Streptococcus pneumoniae. В результате инфекции легкие заполняются гноем или жидкостью, что приводит к появлению гнойной мокроты. Симптомы пневмонии могут включать затрудненное дыхание, озноб, повышенную температуру и кашель с желтой мокротой (иногда зеленой или кровавой).
-
Простуда или грипп. При этих заболеваниях часто наблюдаются прозрачные или желтоватые сгустки при отхаркивании.
-
Синусит. Это воспаление околоносовых пазух, которое может быть вызвано аллергией, вирусной или бактериальной инфекцией. При синусите слизь, обычно стекающая в нос, блокируется и накапливается в пазухах, что создает условия для размножения бактерий. Симптомы синусита включают головную боль, заложенность носа, боль в горле и кашель с характерными выделениями.
-
Кистозный фиброз. Это хроническое заболевание легких, при котором в них накапливается трахеобронхиальный экссудат. Один из признаков этого заболевания – мокрота желтоватого, зеленоватого или коричневого цвета.
-
Аллергическая реакция. Она может вызывать воспаление и увеличение выделения густой бледно-желтой секрета. Излишняя слизь, двигаясь по носоглотке, раздражает горло и вызывает кашель. Симптомы аллергии исчезают при устранении аллергена и правильном лечении.
-
Астма. Это хроническое респираторное заболевание, которое часто сопровождается избыточным образованием слизи в дыхательных путях. Цвет этой субстанции может быть бело-желтым, так как она содержит воспалительные клетки. Кашель при астме обычно длительный и непродуктивный, поэтому сгустки мокроты обычно незначительны. Другие симптомы астмы включают хрипы, затрудненное дыхание, усталость и судороги.
-
Рак легких. Это самое серьезное заболевание, при котором мокрота может быть желтого цвета. Иногда в ней присутствуют кровавые примеси, что придает мокроте розоватый оттенок. Если кашель длится более двух недель и сопровождается постоянной болью в груди, необходимо немедленно обратиться за медицинской помощью.
Желтая мокрота при кашле у ребенка
Кашель с выделениями желтоватого оттенка у детей возникает в результате инфекционного поражения дыхательных путей, таких как простуда, острый бронхит, ОРВИ, коклюш, пневмония или туберкулез.
Гнойный бронхит
Острый гнойный бронхит характеризуется частым влажным кашлем, сопровождающимся отхаркиванием мокроты желтоватого цвета. Мокрота из бронхов жидкая, имеет неприятный запах, иногда в ней можно обнаружить желто-зеленые комочки. Кашель усиливается утром и после проведения ингаляций. Пациенты также испытывают боль в грудной клетке, одышку и повышение температуры тела.
Хронический бронхит
У пациентов с хроническим бронхитом отхаркивание желтой мокроты происходит редко вне периода обострения. В основном, кашель сопровождается отхождением мутной слизи. Усиление кашлевых приступов и увеличение количества гнойного отделяемого желтого цвета наблюдается при обострении воспаления. Этот симптом сопровождается признаками интоксикации и снижением работоспособности. При длительном течении бронхита может развиться бронхообструктивный синдром.
Абсцесс легкого
Прорыв абсцесса в дренирующий бронх сопровождается появлением желтой зловонной мокроты. Этот процесс происходит внезапно: сухой кашель сменяется влажным, после чего отхаркивается большой объем жидкой гнойной мокроты. В течение суток после вскрытия абсцесса может выделяться до 0,5-1 литра желтой мокроты. Появление откашливания гноя желтого цвета сопровождается общим ухудшением состояния пациента. В первом периоде возникают гектическая лихорадка, ознобы, сильные боли в груди и мучительный непродуктивный кашель. После отхождения мокроты самочувствие быстро улучшается, нормализуется температура тела и исчезают признаки интоксикации.
Бронхоэктатическая болезнь
Появление густой желтой мокроты характерно для легких и среднетяжелых форм бронхоэктатической болезни. При тяжелом течении болезни наблюдаются зеленые выделения с гнилостным запахом. Откашливание гноя желтого цвета происходит в период обострения болезни (1-4 раза в год). В течение дня возникают приступы кашля при накоплении секрета в бронхах. Во время приступов выделяется небольшое количество желтой мокроты, смешанной со слизью. При сильном кашле в гнойной мокроте могут быть видны прожилки крови. Пациенты также испытывают одышку, симптомы дыхательной недостаточности, интоксикацию и истощение организма.
Хроническая обструктивная болезнь легких
Появление желтоватой мокроты при кашле свидетельствует о обострении хронической обструктивной болезни легких и присоединении бактериальной инфекции. Пациенты жалуются на усиление кашлевых приступов в течение дня, после чего отхаркивается густая мокрота. Изменения в бронхолегочной системе и нарушения вентиляции способствуют размножению микроорганизмов, поэтому гнойные процессы при хронической обструктивной болезни легких наблюдаются несколько раз в год.
Легочные эозинофилии
Появление ярко-желтой мокроты характерно для различных патологий, таких как паразитарные легочные инвазии, аспергиллез, острая и хроническая эозинофильная пневмония. Иногда желтая мокрота может отходить при приступе атопической бронхиальной астмы.
Синдром Картагенера
У детей с синдромом Картагенера, врожденной аномалией строения эпителия дыхательных путей, отмечается рецидивирующая бактериальная инфекция, сопровождающаяся гнойными желтыми выделениями. Вначале мокрота откашливается только в периоды обострения. После 2-3 лет возраста происходит хронизация процесса, поэтому скудные желтые выделения при кашле становятся привычным симптомом.
Инородное тело бронхов
Отхаркивание желтой мокроты возможно при длительном нахождении постороннего предмета в дыхательных путях, что приводит к развитию гнойного воспаления вокруг него. Процесс протекает медленно, поэтому при кашле выделяется небольшое количество гноя. Болезнь характеризуется чередованием периодов обострений и ремиссий, когда мокрота перестает отхаркиваться.
Рак легких
Появление желтых гнойных выделений типично для раковой пневмонии, осложнения злокачественных опухолей, которое обусловлено гиповентиляцией или ателектазом участка легочной ткани. В дополнение к болям в грудной клетке и синдрому интоксикации, пациенты испытывают частый влажный кашель с желтой мокротой. Подобные симптомы наблюдаются также при легочных метастазах.
Гнойная мокрота
Мокрота, имеющая гнойный цвет, представляет собой смесь белых кровяных клеток, мертвой ткани, клеточных остатков, серозной жидкости и жидкой слизи.
Интенсивность окраски гнойного секрета может варьироваться от молочного с желтизной до зеленого. Это наблюдается при таких заболеваниях, как пневмония, бронхоэктатическая болезнь, абсцедирующая пневмония, затяжной бронхит или острые инфекционные поражения органов дыхания. Если кашель сопровождается отхаркиванием гнойной мокроты, это является серьезным поводом обратиться к врачу. Оттенок мокроты позволяет определить патологию и выбрать соответствующую терапию.
Желтовато-гнойный и желто-зеленоватый (мукопурулентный) оттенок мокроты указывает на необходимость применения антибиотиков для уменьшения симптомов. Зеленый или зеленоватый цвет указывает на давнюю респираторную инфекцию, пневмонию, разрыв абсцесса легких, хронический инфекционный бронхит, инфицированный бронхоэктаз или кистозный фиброз. Ярко-желтая и оранжевая мокрота выделяется при пневмонии, легочной эмболии, бронхиолоальвеолярной раковой опухоли или туберкулезе. Бледный, молочный, желтоватый или желтовато-серый оттенок мокроты указывает на неэффективность лечения антибиотиками, поскольку симптомы заболевания связаны либо с вирусной инфекцией, либо с аллергией, а не с микробиотиками.
Пенистый розовый цвет мокроты характерен при выраженном отеке легких, а пенистый белый цвет указывает на обструкцию или отек легких. Светло-желтая мокрота с кровью может говорить о возможном воспалении горла или бронхов, а также о наличии кровоточащих эрозий, язв или опухолей нижних воздухоносных путей. Обильное присутствие кровяных сгустков в бронхиальном секрете указывает на туберкулез, бронхоэктатическую болезнь, легочную эмболию или абсцедирующую пневмонию.
Желтая мокрота при кашле без температуры
Появление окрашенных выделений при кашле без повышения температуры указывает на неинфекционную природу патологии. Например, частые крики и повышение голоса могут вызвать избыточное образование слизи, что приводит к образованию наростов в горле. Аллергический кашель с желтыми примесями также может проявляться без повышения температуры. Важно отметить, что у курильщиков образование грязно-желтого плотного экссудата связано с вредным воздействием никотиновых смол и табачного дыма, которые разрушают ткани бронхов и приводят к износу органов дыхания. В результате этого может развиться бронхиолоальвеолярный рак. Поэтому важно обратиться к специалисту при первых признаках патологии. Какому врачу следует обратиться? Врач-терапевт сможет определить причину появления вязкого экссудата на ранних стадиях. В дальнейшем может потребоваться консультация других специалистов, таких как пульмонолог, аллерголог, онколог, оториноларинголог и хирург.
Диагностика кашля с желтой мокротой
Кашель с мокротой желтого цвета является одним из симптомов многих заболеваний дыхательной системы. Для более точной диагностики, врач проводит осмотр пациента, а также использует стетоскоп или фонендоскоп для аускультации. Также необходимы результаты анализов крови, мочи и мокроты. В некоторых случаях может потребоваться рентген грудной клетки, спирометрия, бронхоскопия или компьютерная томография. Если есть подозрение на бронхиальную астму, врач может рекомендовать провести кожные пробы для выявления аллергенов.
Для постановки диагноза врач учитывает все симптомы, так как желтая мокрота может сопровождать различные заболевания дыхательных путей. Только после анализа всех признаков, выявления возбудителя и определения локализации воспалительного или дегенеративного процесса, врач сможет точно поставить диагноз и назначить соответствующее лечение.
Кашель с желтой мокротой может быть признаком пневмонии, при которой наблюдается повышение температуры в течение нескольких дней, за которым следует обострение заболевания. Возбудителями воспалительного процесса могут быть клебсиеллы, золотистые стафилококки, гемолитические и зеленящие стрептококки и другие патогенные микроорганизмы.
При пневмонии, кашель сопровождается отделением густой мокроты желтого цвета, содержащей гной, который состоит из серозной жидкости, слизи, мертвых лейкоцитов и возбудителей инфекции.
В отличие от пневмонии, при бронхите воспалительный процесс локализован исключительно в бронхах.
При туберкулезе, вызванном туберкулезными микобактериями, желтый оттенок мокроты может появиться на некоторых стадиях заболевания. Ранние этапы характеризуются белой или светло-желтой пигментацией экссудата, а при развитии кавернозных форм может возникнуть кровохарканье. Для выявления возбудителя воспаления или патологических изменений тканей легких, врач может назначить дополнительные исследования при кашле без температуры, который длится более 3 недель, а также при наличии других симптомов туберкулеза, таких как повышенная потливость, потеря аппетита, нарушения сна, резкое снижение веса и другие.
При бронхоэктатической болезни также отмечается отделение желтой слизи при кашле. Это заболевание характеризуется появлением полых образований в бронхиальных альвеолярных структурах, которые заполняются гноем. Мокрота, отделяющаяся при кашле, имеет многослойную структуру желтого цвета с вкраплениями крови. Для точной диагностики этого заболевания необходимо проведение ряда исследований, чтобы исключить пневмонию или эмфизему.
При синусите также может появиться кашель с мокротой желтоватого оттенка, содержащей гнойные выделения из воспаленных пазух.
Абсцесс легких – это папулезное образование, которое может локализоваться в тканях бронхов или легких. При вскрытии папулы может развиться нагноение или гнойное расплавление легких, сопровождающиеся выделением больших объемов желтого экссудата с примесью свежей крови. Такое состояние приводит к дыхательной недостаточности и высокому риску летального исхода.
Мокрота с желтым оттенком также может наблюдаться при развитии раковой опухоли, расположенной в центральных сегментах легких. Цвет экссудата обусловлен наличием в нем гноя и крови.
Для диагностики заболевания, сопровождающегося кашлем с отделением желтой мокроты, необходимо обратиться к врачу-пульмонологу. После анализа результатов исследований и осмотра, врач поставит диагноз и определит направление лечения.
Важно отметить, что самолечение может привести к осложнениям текущего заболевания и вызвать обострение хронических болезней. При кашле у ребенка необходимо обратиться за консультацией к врачу-педиатру.
Лекарства для выведения желтой мокроты
Основное лечение направлено на борьбу с возбудителями болезни, такими как бактерии, вирусы, грибки или аллергены. Врач может также назначить дополнительную терапию, включающую лекарства для разжижения и удаления желтой мокроты, поскольку флегма является благоприятной средой для развития вторичной инфекции.
В зависимости от диагноза и стадии болезни могут быть назначены различные лекарства. Некоторые из них имеют рефлекторное действие, такие как "Линкас" и "Термопсол". Эти препараты раздражают центры, которые активируют работу мускулатуры бронхов. Другие лекарства, такие как "Пертуссин" и "Гербион", имеют прямое действие на центры формирования мокроты, увеличивая в ней жидкую основу. Также могут быть назначены муколитики, такие как "Аброл" и "Амброксол", для выведения флегмы, а препараты, такие как "Мукодин" и "Мукосол", могут использоваться для угнетения выработки флегмы.
Желтая мокрота при кашле указывает на наличие серьезной проблемы в организме. Поэтому врач может также назначить витамины, средства для поднятия иммунитета и улучшения общего состояния здоровья, такие как "Эхинацея" и "Биомун".
Лечение желтой мокроты у детей, при беременности и лактации
Лечение беременных и кормящих женщин требует особой осторожности. Кашель во время беременности может быть опасен, так как он может вызвать преждевременные роды, особенно если у женщины повышен тонус матки или есть проблемы с шейкой матки. Кроме того, воспаление может привести к многоводию и даже заразить плод.
При лечении кашля у кормящих матерей необходимо использовать лекарства, которые не попадут в организм ребенка через молоко. Поэтому врач назначит мягкое лечение с использованием натуральных средств.
Важно помнить, что самолечение и советы из Интернета недопустимы. Лечение беременных женщин должно проводиться специалистом-терапевтом, который есть в каждой женской консультации.
Если у маленького ребенка появился кашель с мокротой, это редко свидетельствует о серьезном или системном заболевании, но такую возможность нельзя исключать. Поэтому при кашле и появлении слизи любого цвета необходимо немедленно обратиться к педиатру и получить консультацию детского пульмонолога. Участковый врач также может направить к врачу-инфекционисту, иммунологу, аллергологу или фтизиатру.
При амбулаторном лечении рекомендуется сочетать назначенные врачами лекарства с домашними процедурами, чтобы облегчить состояние ребенка и ускорить выздоровление. Вот несколько полезных методов:
- Делать ингаляции паром от вареного картофеля.
- Насыпать горчичный порошок в носки ребенка на ночь, если у него нет температуры. Этот метод особенно полезен при трахеите.
- Утром рекомендуется проводить специальный массаж, чтобы облегчить отхождение мокроты.
Для массажа ребенка укладывают на колени матери животом вниз таким образом, чтобы его руки касались пола, а ноги были подняты высоко. Спину ребенка простукивают и растирают вибрирующими движениями. Через несколько минут начинается откашливание, а из носа выделяется слизь.
Народные методы лечения болезней с желтой мокротой
В дыхательной системе пациента содержатся живые и мертвые микроорганизмы, их метаболические продукты, гноссеальные частицы и отмершие слизистые клетки. Интоксикация проявляется головной и мышечной болью, подавленным состоянием и общей слабостью.
Для улучшения самочувствия рекомендуется пить больше жидкости. Помимо чистой негазированной воды, врачи советуют использовать такие народные средства, как отвар ромашки, компот из сухофруктов, настой шиповника, морс из свежих ягод и чай из липового цвета.
Компрессы (горчично-медовые, эвкалиптовые) и ингаляции (с минеральной водой, хвоей, ментолом) способствуют улучшению кровообращения в органах дыхания. Благодаря этим методам народной медицины ускоряются обменные процессы, разжижается мокрота и облегчается отхаркивание флегмы.
Однако компрессы и ингаляции запрещены во время острой фазы болезни, при повышенной температуре и разрывах мелких кровеносных сосудов. Эти методы лечения также противопоказаны беременным женщинам и детям младше 1 года.
Для укрепления иммунитета и заживления раздраженных тканей рекомендуется использовать народные средства, такие как мед. Его можно рассасывать, добавлять в молоко или смешивать с имбирем и лимоном. Также полезны кисломолочные напитки, которые восстанавливают микрофлору кишечника после приема антибиотиков.
Физиотерапия используется для устранения отеков и остановки воспалительного процесса в нижних дыхательных путях. Магнитолазеротерапия достигает увеличения проницаемости сосудистых стенок и активизации защитных клеток путем воздействия электромагнитным полем.
Кварцевые процедуры применяются для дезинфекции слизистых оболочек.
Ингаляции используются для улучшения отхождения мокроты.
Мокрота ощущается исключительно по утрам, что это может означать?
Если утром вы откашливаете желтую мокроту без повышения температуры, это может быть признаком туберкулеза, воспаления носовых пазух или хронической обструктивной болезни легких (ХОБЛ). Утренние выделения также характерны для гайморита, синусита и кист пазух носа. У детей с аденоидами слизь желтого цвета также может скапливаться на задней стенке носоглотки.
Появление кашля связано с тем, что при переходе в вертикальное положение утром мышцы грудной клетки сокращаются, вызывая кашель и вывод мокроты.
Отхаркивание желтой мокроты утром также характерно для курильщиков, у которых легкие постоянно подвергаются воздействию вредных смол и других компонентов табака. Это может быть признаком хронического бронхита.
Профилактические меры
Желтая мокрота при кашле появляется, когда воспаление распространяется на бронхи и легкие. Поэтому важно своевременно лечить простудные заболевания, чтобы предотвратить этот симптом.
Кроме того, есть несколько мер, которые помогут сохранить здоровье:
- Регулярно проходить профилактические осмотры.
- Принимать витаминные комплексы.
- Заниматься физкультурой и спортом.
- Перейти на здоровое питание.
- Проводить закаливающие процедуры.
- Соблюдать режим труда и отдыха.
Отказ от вредных привычек поможет не только избежать кашля у курильщиков, но и сохранить здоровье на долгие годы.
Частые вопросы
Почему у меня появился кашель с желтой мокротой?
Кашель с желтой мокротой может быть вызван различными причинами, включая инфекционные заболевания, такие как бронхит или пневмония, а также аллергические реакции или курение.
Как диагностировать причину кашля с желтой мокротой?
Для диагностики причины кашля с желтой мокротой может потребоваться обследование у врача, включая физический осмотр, анализ мокроты, рентген грудной клетки или другие дополнительные исследования.
Как лечить кашель с желтой мокротой?
Лечение кашля с желтой мокротой зависит от его причины. Врач может рекомендовать принимать лекарства, такие как антибиотики для бактериальных инфекций, противокашлевые препараты или противовоспалительные средства. Также важно отдыхать, пить достаточное количество жидкости и избегать раздражающих факторов, таких как курение или аллергены.
Когда следует обратиться к врачу, если у меня есть кашель с желтой мокротой?
Если у вас есть кашель с желтой мокротой, который не проходит в течение нескольких дней, сопровождается другими симптомами, такими как лихорадка или затрудненное дыхание, или ухудшается, следует обратиться к врачу для диагностики и лечения.
Полезные советы
СОВЕТ №1
Обратитесь к врачу для диагностики и определения причины кашля с желтой мокротой. Такой кашель может быть признаком инфекции или других серьезных заболеваний, поэтому важно получить профессиональную консультацию.
СОВЕТ №2
Пейте достаточное количество жидкости, чтобы разжижить мокроту и облегчить ее отхождение. Рекомендуется пить теплые напитки, такие как травяные чаи или горячую воду с медом и лимоном.
СОВЕТ №3
Избегайте курения и контакта с токсичными веществами, так как они могут усугубить кашель и затруднить выздоровление. Помните, что здоровый образ жизни и соблюдение гигиены дыхательных путей могут помочь вам быстрее избавиться от кашля с желтой мокротой.